摘要:
山东聊城 252000聊城市东昌府人民医院1聊城市东昌府区妇幼保健院2[摘要]目的探究宫颈癌患者高风险人乳头状瘤病毒(HR-HPV)检测、薄层细胞学检测(TCT)及组织病理学结果。方法选取本院20山东聊城 252000
聊城市东昌府人民医院1 聊城市东昌府区妇幼保健院2
[摘要]目的 探究宫颈癌患者高风险人乳头状瘤病毒(HR-HPV)检测、薄层细胞学检测(TCT)
及组织病理学结果。方法 选取本院2020年9月到2022年9月经本院妇疾病筛查中发现的80例疑似宫颈癌患者作为研究对象,均行HR-HPV检测(对照组40例)、HR-HPV联合TCT检查(研究组40例),并在阴道镜下行宫颈活检,将组织病理学的结果作为诊断宫颈癌的金标准。比较三种检测方式对宫颈癌诊断的灵敏度、特异性、阳性预测价值、阴性预测价值及检出率、漏诊率。结果 研究组患者的灵敏度、阴性预测价值、检出率均高于对照组,研究组患者的漏诊率低于对照组,差异均具有统计学意义(P<0.05);研究组患者的特异性、阳性预测价值与对照组比较差异无统计学意义(P>0.05)。结论 HR-HPV联合TCT检查对于诊断宫颈癌的临床意义显著,不仅有效的降低疾病诊断的漏诊率,提高宫颈癌的有效检出率,与组织病理学检查结果相似。值得临床推广使用。
【关键词】宫颈癌;风险人乳头状瘤病毒检测;薄层细胞学检测;组织病理学;检出率
宫颈癌是导致全球女性死亡的第三大恶性肿瘤,其中80%在发展中国家,而且宫颈癌发病趋于年轻化[1]。宫颈癌是由宫颈上皮不典型增生开始,经原位癌逐渐向浸润癌发展,发展过程需5-10年或更长时间,更重筛查及早诊早治方法的发展与成熟,是的大部分病变可发现与癌前阶段并得到有效的治疗[2]。宫颈癌癌前病变及宫颈癌的检出率在一定程度上体现了宫颈癌的筛查水平,医疗技术人员水平越高、早期诊断率、癌前病变及宫颈癌检出率越高。我国人口众多,经济、文化、医疗卫生发展不平衡,宫颈癌依然严重威胁这妇女的健康和生命。现今的特点是:①发病率逐年升高;②大病年龄年轻化;③发病率很不平衡。因此,宫颈癌的预防至关重要,通过实施接种HPV疫苗和宫颈癌筛查规划两方面的措施可减少宫颈癌相关的死亡率[3]。HPV检查近年来逐渐用于宫颈癌的初筛、宫颈轻微异常的再分类、宫颈癌治疗后的随访、宫颈癌的预后[4]。组织病理学检查最主要的临床使用价值是用于诊断细胞学异常或临床可疑恶性病变的患者,与细胞学合用,提高宫颈癌的早期诊断水平。宫颈细胞学检查时宫颈癌筛查的最好方法和相对最有效方法。以细胞学为基础,在阴道宫颈细胞图片中辨认各种正常和病理性细胞,简单、有效、性价比高[5]。近年来,宫颈癌有逐步年轻化的趋势,据相关研究发现,在30-39岁年龄组较年轻妇女中宫颈鳞癌和腺癌的升高最为显著,故通过有效及时的诊断方法提升对宫颈癌发病年轻化趋势的动态变化尤为重要,较老年宫颈癌比较,年轻化妇女宫颈癌的预后及生存率均较低[6]。故本研究探究宫颈癌患者高风险人乳头状瘤病毒(HR-HPV)检测、薄层细胞学检测(TCT)及组织病理学结果分析。现报道如下。
1材料与方法
1.1一般资料
选取本院2020年9月到2022年9月经本院妇疾病筛查中发现的80例疑似宫颈癌患者作为研究对象。纳入标准:①80例患者的性生活史均超过5年;②引导镜下组织病理学检测:细胞学巴氏二级以上,或TBS报告中≥ASC/AGC;接触性出血、异常排液、宫颈外观异常、白斑或可以癌患者;HPV-DNA检测阳性;③患者的意识清晰,对答如流;排除标准:①80例患者于检查前3天均无性交史及药物清洗等;②患者的子宫及相关附件均完整均未行手术治疗;③患者于筛查时均未合并妊娠及月经期;④合并严重的心肝肾疾病史或肿瘤治疗病史;⑤合并严重的凝血功能障碍性疾病及盆腔炎症病史。80例人员的年龄为23-62岁,平均年龄为(46.36±6.96)岁,怀孕次数为1-5次,平均为(5.53±0.26)次,生产次数为1-3次,平均生产次数为(2.12±0.21)次。两组患者在年龄、怀孕次数及生产次数等一般资料方面无显著性差异(P>0.05)。本次研究所选人员经伦理研究委员会领导签字及在患者及家属签写之情同意书情况进行。
1.2方法
HPV检测方法:充分暴露患者的宫颈,使用浸泡过生理盐水的大棉球轻轻擦拭干净宫颈及阴道表面分泌物,使用专用的宫颈刷沿同一方向旋转5圈,使用两种特异性探针进行检测。
薄层细胞学检测方法:采用特制的宫颈刮板插入子宫颈鳞-柱状上皮交界处,沿宫颈口,按一个方向,旋转3-5圈,确保整个宫颈口周围区域内各部位细胞均被取到,将毛刷放入一保存瓶中,标记保存瓶、试管及载玻片,混匀标本,放入离心管中离心,是黏液、血液和坏死碎片等于上皮细胞分离,弃上清液,留上皮细胞,加入细胞基液,使用微量加样器吸取加到清洁载玻片上画圆涂片,制成直径15mm的薄层涂片。
组织病理学检测的方法:于患者月经干净后7-10天内进行,组患者3天前禁止阴道性交、冲洗和上药,使用浸泡过生理盐水的大棉球轻轻擦拭干净宫颈及阴道表面分泌物,评价宫颈及阴道毛细血管和血管,观察是否有黏膜白斑;使用浸泡过5%醋酸溶液湿敷宫颈1分钟,确认宫颈转化区,识别病变上皮;使用蘸取复方碘溶液的棉棒轻触压涂抹宫颈及阴道观察区域,识别碘染色阳性与阴性的上皮,按上述步骤依次使用三种化学试剂,阴道镜下(5-40倍)观察并记录宫颈及阴道表面被覆上皮有无癌及癌前病变,并在指引下对所有可疑病变部位取活检标本。
1.3观察指标
比较三种检测方式对宫颈癌诊断的灵敏度、特异性、阳性预测价值、阴性预测价值及检出率、漏诊率。
1.4统计学方法
用SPSS 25.0统计软件进行分析,计量资料以(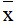 ±s)表示,组间比较采用t检验,计数资料采用χ2检验,P<0.05为差异有统计学意义。
±s)表示,组间比较采用t检验,计数资料采用χ2检验,P<0.05为差异有统计学意义。
2结果
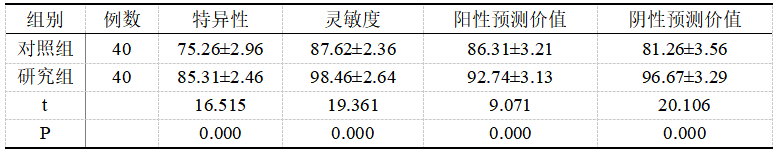
2.1两组患者的灵敏度、阴性预测价值、炎性预测价值、特异性比较:
研究组患者的灵敏度、阴性预测价值均高于对照组,差异均具有统计学意义(P<0.05);研究组患者的特异性、阳性预测价值与对照组比较差异无统计学意义(P>0.05)。见表1。
表1 两组患者的灵敏度、阴性预测价值、炎性预测价值、特异性(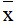 ±s)%
±s)%
2.2两组患者的检出率及漏诊率比较:
研究组患者的检出率均高于对照组,研究组患者的漏诊率低于对照组,差异均具有统计学意义(P<0.05)。见表2。
表2 两组患者的检出率及漏诊率[n(%)]

3讨论
近年来,阴道镜和液基细胞学得以在全国范围内普及,宫颈上皮内瘤样病变和宫颈癌发病率呈明显上升和年轻化趋势,宫颈癌的筛查及早诊早治的理念正在深入基层,以细胞学-阴道镜-组织学为主要内容的三阶梯诊断法成为宫颈病变诊断的基本程序,高危型HPV检测及薄层细胞学检测在宫颈癌病因、筛查、分流及随诊中的作用得到肯定[7]。三阶梯诊断法中,细胞学是初筛,阴道镜是进一步明确诊断,最终的诊断由阴道镜指示下的活检组织动病理检查。组织病理学诊断相对于细胞学检查、影像学检查及肿瘤标志物检查等,是提供医学治疗的根据,该金标准的前提是该组织标本必须具有代表性,真正能够反应患者宫颈癌变的最重、最具特异性的最终治疗标准[8]。
HPV检测作为宫颈癌细胞学检查的辅助手段有助于筛查宫颈癌的高危人群,薄层细胞学诊断放大是以细胞学为基础,在阴道宫颈细胞涂片辨认各种正常和病理性细胞,综合分析其病变性质,达到诊断疾病的目的。宫颈细胞学检查已经被证明是有效的而且性价比高的筛查措施,是目前或内外宫颈癌筛查最有效的检查方法[9]。
薄层细胞学检查其只需一次取材,就可同时完成细胞学诊断及HPV等生物学检测,灵敏度、特异性、准确性、阳性预测值、可行性均较理想,更适用于早期宫颈病变的临床筛查。正如本研究显示,研究组患者的但其成本高,灵敏度、阴性预测价值、检出率均高于对照组。但其成本高,在贫困地区难以推广。更为重要的一点在于检测中因缺少组织节后够特征面有一定的局限性,由于取材和形态学观察等原因,在诊断中不可避免地出现误诊。薄层细胞学检查不是宫颈病变的最后诊断,仅根据细胞学检查的结果来判断是否有癌变的存在是不可靠的。因此,对于HPV阳性及细胞学检查异常或临床怀疑异常的患者行组织病理学检查是非常必要的[10]。
目前,细胞学和组织活检等筛查技术已成熟稳定,而HPV基因检测技术则发展迅速[11]。随着越来越多的分子生物学领域的技术引入到HPV筛查工作中,诊断结果的灵敏度、特异性、重复性均不断得到提高。传统的涂片检测方法主要缺点是敏感性低,液基标本敏感性为61%-95%之间,而HPV检测的主要缺点是特异性低于细胞学检查,尤其是30岁以下的妇女[12]。因此将细胞学检查与HPV-HPV监测联合应用,能够提高筛查效率,提高宫颈病变的检出率。组织病理学检查能够捕捉到上皮表面局部的形态学特征和血管的细微变化,从而推断其衍生之组织,对了解局部病变的法院、实质和组织学表现,较对照组和研究组的检测方法更加精确[13]。
但随着临床实践的积累,近年来有不少文献报道,阴道镜下组织病理学活检诊断宫颈癌的准确性不理想,受限于镜下活检主要决定于阴道镜医生的经验和主观判断[14],取材定位不准确,所取到的就不一定是病变的最高级别,往往导致漏诊或误诊,延误治疗。同时宫颈侯建部位和范围的选择以及活检深度直接影响镜下活检的准确性。故通过细胞学检查联合HPV-DNA检测能够帮助组织学病理检查更好的诊断[15]。
综上所述,HR-HPV联合TCT检查对于诊断宫颈癌的临床意义显著,与组织病理学的检测结果相似。但在实际操作过程中应严格遵照本地区资源和人群风险度进行优化配置、理想的筛查方案应是多种筛查技术相结合。
参考文献:
[1]刘洁,李淑健,刘静静,等.扩散峰度成像在评估宫颈癌病理学特征及临床分期中的价值[J].中国临床医学影像杂志,2023,34(02):136-140.
[2]张珍,相婧婧.宫颈癌患者术前NLR和LMR及血清白蛋白水平对预后的影响[J].中国卫生工程学,2023,22(01):135-137.
[3]刘敏,缪华珍,黄菁,等.G蛋白偶联受体4、Ki-67、生存素与高危HPV感染的相关性及诊断宫颈癌价值[J].中国计划生育学杂志,2022,30(12):2866-2869+2874.
[4]何爱美,吴继现,程晓燕,等.HPV L1壳蛋白联合TCT、HPV E6/E7 mRNA检测在宫颈癌筛查中的应用价值[J].中国卫生检验杂志,2022,32(16):1987-1990.
[5]王亚通,许丹,刘文旺,等.TAP与HPV E6/E7、TCT联合应用在不同年龄段宫颈癌筛查中的价值及与组织病理学诊断的一致性[J].国际检验医学杂志,2022,43(13):1644-1647.
[6]黄锦成.病理学特征和辅助治疗对35岁以上宫颈癌患者生存率的影响[J].医学理论与实践,2020,33(07):1060-1063.
[7]陈雁娜.活检联合TCT、HR-HPV检测在宫颈疾病中的应用[J].中国卫生标准管理,2022,13(06):84-87.
[8]黄芸.TCT联合HR-HPV检测在宫颈癌及癌前病变早期筛查中的应用价值[J].临床合理用药杂志,2021,14(14):169-170.
[9]宋春慧,赵伟.宫颈癌放射治疗靶区影像学与病理学相关性研究[J].中国现代医生,2021,59(14):95-98.
[10]龙玉惠,杨娇娥.人乳头瘤病毒DNA分型检测宫颈液基薄层细胞学检查及阴道镜活检组织病理学检查在宫颈癌筛查中的应用价值[J].中国妇幼保健,2021,36(10):2419-2421.
[11]韩芳芳,孙鑫,沈志强,等.哺乳动物不育系20样激酶1表达水平与宫颈癌相关病理学参数的关联性[J].河南医学研究,2021,30(13):2416-2418.
[12]张学慧.高危型人乳头瘤病毒(HR-HPV)检测在宫颈筛查诊断非典型鳞状细胞改变的临床价值分析[J].临床医药文献电子杂志,2020,7(46):126-127.
[13]凌利霞,郭凌云.TCT联合HR-HPV检测在宫颈癌筛查中的应用探讨[J].心理月刊,2019,14(22):213.
[14]骆小英.联用宫颈细胞DNA倍体定量分析和高危型人乳头瘤病毒检测对宫颈癌前病变和宫颈癌进行筛查的效果[J].当代医药论丛,2019,17(22):165-166.
[15]李丽娟,张秋菊,樊素珍,等.TCT联合HR-HPV检测在宫颈癌及癌前病变早期筛查中的应用价值[J].癌症进展,2019,17(21):2569-2571+2601.